 No.47
No.47

超小型視野検査システムの研究・開発
緑内障診療におけるHMD型視野計を開発
視野異常を早期発見し、失明回避へ
システム理工学部
小谷 賢太郎 教授
Kentaro Kotani

厚生労働省研究班の調査によると、日本人の失明原因の第1位は、緑内障。視神経を傷つけ視野欠損から失明へと至る可能性のある疾患だが、初期の視野障害はほとんど自覚できず、自覚した時には、かなり進行している場合が多い。現在の医学では、失った視野や視力を取り戻すことは難しいとされ、小谷賢太郎教授は、緑内障の早期発見、早期治療を実現するための超小型視野検査システムを研究・開発。企業と連携し、国立研究開発法人 日本医療研究開発機構(AMED)の医工連携事業化推進事業に申請し、今夏採択された。2018年春の上市、緑内障検査の健康診断導入を目指す。
ヒトの運動と感覚のメカニズムを研究、応用
小谷先生の研究はどのようなものですか?
人間はさまざまな情報を無意識に発信しています。例えば物が見えた時の眼球が動き始めるまでの時間や、ターゲットの近くでの特異な動きなどがそうで、運動と感覚に関する中枢系の情報処理過程を脳波、筋電位などの生体信号を用いて探ってきました。生体からの情報を引き出し数値化できれば、これまで自覚的なアンケートなどでしか調査できなかった“疲労の程度”なども客観的なデータを得られ、医療機器や福祉工学システムへの応用につながります。
「視野計測システム」(視線移動情報を用いたHMD型超小型視野検査システム)の開発
緑内障による失明回避のためには早期発見が重要
日本緑内障学会が行った大規模な疫学調査(多治見スタディ)では、40歳以上の有病率は5%。20人に1人の割合で緑内障患者がいることになります。初期には自覚できないため発見が難しく、実は緑内障と気付かず過ごしている人がほとんどで、潜在的な患者が非常にたくさんいると思われます。症状が出て眼科を受診した時には、すでに中期から末期とかなり進行している場合が多く、失明に至る可能性もあります。視野に見えない部分ができる“視野欠損”が緑内障の代表的な症状であることから、視野欠損を早期発見すれば早期治療が始められ、失明などの重篤な状態に進むリスクを減らすことができます。
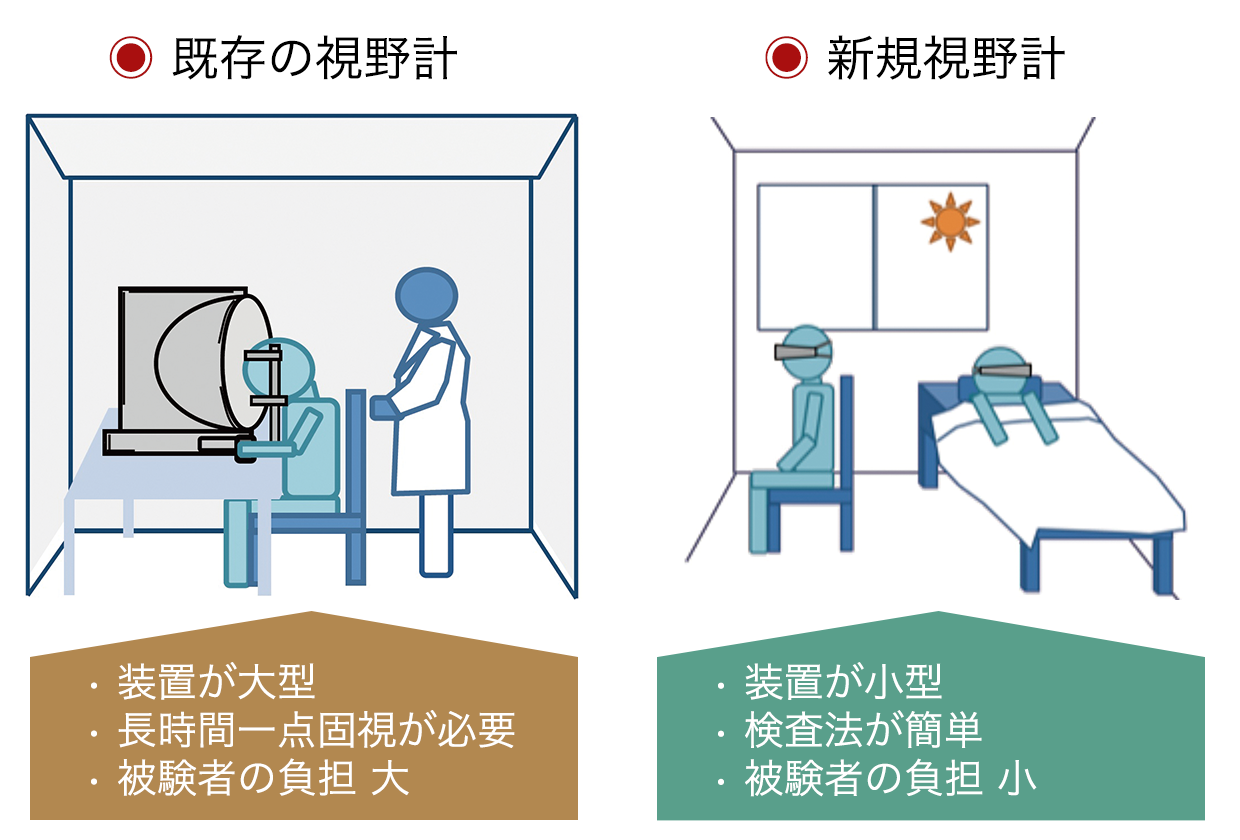
精密な検査を実施する前段階の健康診断レベルで、視野欠損が判定できる検査装置を利用できれば、潜在的な患者と視野異常がない人とのスクリーニングができ、早期治療も可能です。眼科で多く使われている既存の視野計は、一般的に暗室内で顔を固定し、計測にも時間がかかるため患者の負担が大きく、健康診断の場など、健常者を含んだスクリーニングには不適当でした。そのため、場所を選ばず多くの人を短時間で検査できる視野検査装置は、インフラ整備の面からも必要とされています。
我々は長年、眼球運動の計測、検知法を研究し、産業応用を模索していました。関西大学が積極的に医工薬連携を行うなかで医療応用を考え、2010年頃から、眼球運動計測の技術を活用し、視線移動情報を用いて視野異常を判定する、新しい視野計測システムの開発を始めました。
先生が開発された視野計のメリットは?
医工薬連携で、大阪医科大学の眼科教室と共同で研究開発を行い、1号機、2号機を経て改良を重ね、「目の前だけに暗室を作れば良いだろう」という考え方で、HMD型(ヘッドマウントディスプレイ型、小型のディスプレイを頭に装着するタイプ)を導入。実現化へと大きく進展しました。
新しい視野計は、既存の視野計と同等の能力を持ちながら、さまざまな面でメリットがあるため、大きな市場規模があると想定していました。
新しい視野計の主なメリット
- 視線を固定せず測定できるため、被験者と視能訓練士の負担を軽減できる。
- 簡便に短時間(片眼5分程度)で、被験者の姿勢を問わず測定が可能。
- 小型かつ軽量のため、暗室や測定スペースがほぼ不要。
- ディスプレイに表示される光点を目で追うだけで、視野欠損の有無や位置が検知できる。
- 既存の視野計(ハンフリー視野計)よりも低価格。

緑内障の代表的な視野欠損

HMD(ヘッドマウント型ディスプレイ)
EOG(electrooculography:電気眼球図記録)法
眼球運動により発生する電位を計測する手法。目の回りに電極を装着し、生体アンプで増幅して測定
2018年3月の上市に向けて
イノベーション創生センターを拠点に事業化に向けて開発中ですが、今後の展望は?
前述したように大阪医科大学との連携で改良を重ね、それまでは特許の形で知的財産として保護していましたが、外部に向けて積極的に発信し模索できるようにと、2015年次世代医療システム産業化フォーラムで発表。ものづくり企業である株式会社昭和に興味を持っていただき、AMEDの医工連携事業化推進事業に申請し、今夏採択されました。
国からの経済的なサポートが叶い、現在、イノベーション創生センターにおいて、急ピッチで製品化を進行中で、ミーティングを重ねる毎日です。企業からは、ハードウェア担当の方、技術担当の方、時には外注の業者にも来ていただき、実際に病院で使用するための量産型試作品の完成に向け、詰めの作業に入っています。HMDからすべて開発しますので、プロジェクトの代表として難題もありますが、充実した日々を過ごしています。
AMEDからは、早い製品化を望まれています。我々研究者側としては、常に改良を重ねたいとの思いもありますが、国としては、医療費削減の効果を早く実現しなければなりませんし、既存の視野計は海外製ですので、早く国内製品を導入したいという面もあるのだと思います。来年は試作品の試験的実用化をし、2018年3月には、市場に新製品として出す予定です。
これまでは自分の研究を論文発表することで、間接的には社会貢献につながっていたかもしれません。しかし、国の機関から経済的なサポートがあり、企業と共同で製品化する今回のプロジェクトは、患者に対して直接的な貢献が可能で、これまで経験のないアプローチとして、強い意欲を持って臨んでいます。
他大学や企業と共同研究、事業展開される意義は?
我々研究者の立場では、研究成果を基に可能性を提示することはできますが、社会に役立つものに発展するかは分かりません。基礎研究、応用研究から製品化、製造研究にステップアップする際には、大きな難関・障壁がありますが、それを乗り越え、実現可能な物を作らなければなりません。
医大との連携において、技術者側は、新しい技術をつぎ込んでスペックが高いものを開発しがちですが、医療従事者の立場からは、患者に優しい低侵襲性でコストが低いものでないと製品化できないと指摘されます。互いの考え方をうまくすり合わせることが大事だと気付かされます。また研究者には、売れる物を作るノウハウはありません。売るための技術も知識も十分ではないので、ベンチャー企業で苦戦する場合が多いと聞きます。
今回は、コスト感は企業、コアな技術は我々研究者が分かるため互いのメリットが大きい。また学生にとっては、イノベーション創生センターで実際に企業の方と共同作業をする中で、将来像である技術者の在り方を目の当たりにし、学ぶことも多いでしょう。双方win-winの関係になっていると思います。
他の研究内容についてお聞かせください。
他の研究では、脳波、筋電位などの生体信号を用いた研究の応用として、触覚インタフェースの開発を進めています。また、末梢神経系における活動特性や、運動記憶機能を基に、視線入力インタフェースの開発や医療機器への応用も模索し、リハビリテーション工学、医用診断技術、福祉工学、入力デバイス、脳機能イメージング、VR(バーチャルリアリティ)などへの応用も模索中です。
世の中には使いにくいものがたくさんあります。それを使いやすくしたい。機械工学のジャンルではそういう視点の人が多くなくて、若干異色かもしれませんが。使いやすいものは売れるものでもあります。ヒューマンインタフェースを究め、自分で探索しながら操作の仕組みが分かり、直観的に操作できるような、人と機械の“界面”を作り出したいですね。


小谷教授と、開発中のHMDを装着した理工学研究科の髙田俊輝さん

株式会社昭和の方々らとのディスカッション

